سرطان پروستات
سرطان پروستات (به انگلیسی: Prostate cancer) که با نام کنسر پروستات نیز شناخته میشود، حاصل تکثیر و تولید مثل بیرویه و تودهای سلولهای پروستات است. در علم پزشکی، پزشک پروستات به حالت رشد و تکثیر بیش از اندازه و خارج از کنترل سلولها، سرطان میگوید. سلولهای سرطانی هر بافت و اندام شبیه به سلولهای همان بافت بوده اما ساختار و عملکردشان با سلولهای سالم متفاوت است.
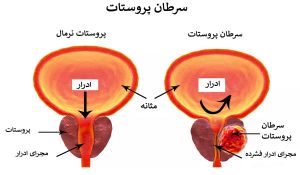
پروستات نام یک غده کوچک و گردو مانند در اندام تناسلی مردان است که وظیفه آن تولید منی، تغذیه و محافظت از اسپرمها است. ادرار در مسیر خروج خود از کلیه به سمت مثانه و خارج از بدن، از مجرایی در قسمت مرکزی پروستات عبور کرده و دفع میشود. بههمین دلیل افرادی که سرطان غده پروستات دارند، در دفع ادرار با مشکلات متعددی روبهرو میشوند.
انواع
تقریباً تمام سرطانهای پروستات آدنوکارسینوم هستند. این سرطانها از سلولهای غده (سلولهایی که مایع پروستات را که به مایع منی اضافه میشود، میسازند) ایجاد میشوند. انواع دیگر سرطان که میتواند در پروستات شروع شود عبارتند از:
- کارسینومهای سلول کوچک
- کارسینومهای سلولی انتقالی
- سارکومها
این انواع دیگر سرطان پروستات نادر هستند. اگر به شما گفته شود که سرطان پروستات دارید، در اکثر مواقع منظور نوعِ آدنوکارسینوم است. برخی از سرطانهای پروستات به سرعت رشد و گسترش مییابند، اما بیشتر آنها به کندی رشد میکنند. در واقع، مطالعات کالبد شکافی نشان میدهد که بسیاری از مردان مسن (و حتی برخی از مردان جوانتر) که به دلایل دیگر فوت کردهاند نیز سرطان پروستات داشتهاند که هرگز در طول زندگی آنها را تحت تأثیر قرار نداده است. در بسیاری از موارد، نه آنها و نه پزشکانشان حتی نمیدانستند که سرطان پروستات دارند.
شرایط احتمالی پیش سرطانی پروستات
سرطان پروستات به عنوان یک بیماری پیش سرطانی شروع میشود، اگرچه هنوز به طور قطعی شناخته نشده است. این شرایط گاهی اوقات زمانی که یک مرد بیوپسی پروستات (برداشتن تکههای کوچک پروستات برای جستجوی سرطان) میشود، مشاهده میشود.
عوامل خطر
عوامل خطر سرطان پروستات عامل خطر هر چیزی است که خطر ابتلا به بیماری مانند سرطان را افزایش دهد. سرطانهای مختلف عوامل خطر متفاوتی دارند. برخی از عوامل خطر مانند سیگار کشیدن را میتوان تغییر داد. سایر موارد، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند. اما داشتن یک عامل خطر یا حتی چندین عامل به این معنی نیست که شما به این بیماری مبتلا خواهید شد. بسیاری از افراد با یک یا چند عامل خطر هرگز به سرطان مبتلا نمیشوند، در حالی که برخی دیگر که به سرطان مبتلا میشوند، ممکن است عوامل خطر شناخته شده کمی داشته یا در این افراد اصلا عواملی وجود نداشته باشد. برخی عوامل شامل موارد زیر میشوند:
سن
سرطان پروستات در مردان جوانتر از 40 سال نادر است، اما احتمال ابتلا به سرطان پروستات پس از 50 سالگی به سرعت افزایش مییابد. حدود 6 مورد از هر 10 مورد سرطان پروستات در مردان بالای 65 سال مشاهده میشود.
نژاد و قومیت
سرطان پروستات در مردان آفریقایی آمریکایی و در مردان کارائیب با اصل و نسب آفریقایی بیشتر از مردان نژادهای دیگر ایجاد میشود. سرطان پروستات در مردان آسیایی -آمریکایی و اسپانیایی - لاتینی کمتر از سفیدپوستان غیر اسپانیایی اتفاق میافتد. دلایل این تفاوتهای نژادی و قومی مشخص نیست. جغرافیای سرطان پروستات در آمریکای شمالی، شمال غربی اروپا، استرالیا و جزایر کارائیب شایعتر است و در آسیا، آفریقا، آمریکای مرکزی و آمریکای جنوبی کمتر رایج است. دلیل این امر شفاف نیست. غربالگری فشرده تر برای سرطان پروستات در برخی از کشورهای توسعه یافته حداقل بخشی از این تفاوت را تشکیل میدهد، اما عوامل دیگری مانند تفاوت در شیوه زندگی (مانند رژیم غذایی) نیز مهم هستند. به عنوان مثال، آمریکاییهای آسیایی - آمریکایی در مقایسه با سفیدپوستان آمریکایی در معرض خطر کمتری برای ابتلا به سرطان پروستات هستند، اما خطر ابتلا به این سرطان در آنها بیشتر از مردانی است که از نژادهای مشابه در آسیا زندگی میکنند.
سابقه خانوادگی
به نظر میرسد سرطان پروستات در برخی خانوادهها دیده میشود؛ که نشان میدهد در برخی موارد ممکن است یک عامل ارثی یا ژنتیکی وجود داشته باشد. با این حال، بیشتر سرطانهای پروستات در مردان بدون سابقه خانوادگی بروز میکند. داشتن پدر یا برادر مبتلا به سرطان پروستات، خطر ابتلا به این بیماری را در مردان بیش از دو برابر میکند. (خطر برای مردانی که برادرشان مبتلا به این بیماری است بیشتر از کسانی است که پدرشان مبتلا به این بیماری است.) این خطر برای مردانی که چندین خویشاوند مبتلا به این بیماری دارند، بسیار بیشتر است، به خصوص اگر بستگان آنها در زمان کشف سرطان جوان بودند.
تغییرات ژن
به نظر میرسد چندین تغییر ژنی ارثی (جهش) خطر ابتلا به سرطان پروستات را افزایش میدهد؛ اما احتمالاً تنها درصد کمی از موارد را تشکیل میدهند.
رژیم غذایی
نقش دقیق رژیم غذایی در سرطان پروستات مشخص نیست، اما عوامل متعددی مورد مطالعه قرار گرفته است. به نظر میرسد مردانی که لبنیات زیادی مصرف میکنند، کمی بیشتر در معرض ابتلا به سرطان پروستات هستند. برخی از مطالعات نشان دادهاند که مردانی که کلسیم زیادی (از طریق غذا یا مکملها) مصرف میکنند، ممکن است در معرض خطر بیشتری برای ابتلا به سرطان پروستات باشند. اما اکثر مطالعات چنین ارتباطی را با سطوح کلسیم موجود در رژیم غذایی متوسط پیدا نکردهاند، مهم است که توجه داشته باشید که کلسیم فواید مهم دیگری برای سلامتی دارد.
چاقی
به نظر نمیرسد که چاق بودن (بسیار اضافه وزن) خطر کلی ابتلا به سرطان پروستات را افزایش دهد. برخی از مطالعات نشان دادهاند که مردان چاق در معرض خطر کمتری برای ابتلا به نوع کم درجه (رشد کندتر) این بیماری هستند، اما خطر ابتلا به سرطان پروستات تهاجمی تر (با رشد سریع تر) بیشتر است. دلیل این امر شفاف نیست. برخی از مطالعات همچنین نشان دادهاند که مردان چاق ممکن است در معرض خطر بیشتری برای ابتلا به سرطان پروستات پیشرفتهتر و مرگ بر اثر سرطان پروستات باشند.
سیگار کشیدن
اکثر مطالعات ارتباطی بین سیگار کشیدن و ابتلا به سرطان پروستات پیدا نکردهاند. برخی تحقیقات سیگار کشیدن را با افزایش احتمالی خطر مرگ ناشی از سرطان پروستات مرتبط میدانند، اما این یافته باید توسط مطالعات دیگر تأیید شود.
مراحل
به طور کلی برای درمان هر نوعی از سرطان به گرید (مرحله) و شدت آن توجه میشود. این تقسیمبندی با اعداد یونانی نمایش داده میشوند و اعداد کمتر به این معناست که بیماری شدت کمتری دارد. برای سرطان پروستات پنج گرید در نظر گرفته شده است:
مرحله اول (Stage I)
در این مرحله، بیماری تنها محدود به بافت پروستات است. در نتیجه معاینه مقعدی DRE، تورمو یا تودهای تشخیص داده نمیشود؛ حتی در آزمایشات تصویربرداری نیز نشانهای از تومور دیده نخواهد شد. نمره گلیسون (نمرهای که پس از بیوپسی به نمونه بافتها داده میشود) ۶ و حتی کمتر از آن است و سطح آزمایش PSA کمتر از ۱۰ خواهد بود.
مرحله دوم (Stage II)
این مرحله خود دارای سه رتبهبندی است که با حروف انگلیسی نمایش داده میشوند:
Stage IIA
در این مرحله بیماری در حال پیشرفت است، اما همچنان تنها بافت پروستات را درگیر کرده و از آن خارج نشده است. در این مرحله نیز امکان تشخیص تومور در معاینه DRE وجود ندارد. اگر تودهای وجود داشته باشد، تنها نیمی از یک لوب پروستات را درگیر خواهد کرد و لوب دیگر سالم است. نمره گلیسون در این مرحله ۷ و کمتر از آن است و سطح آزمایش PSA به کمتر از ۲۰ میرسد.
Stage IIB
در این مرحله نیز، بیماری هنوز محدود به بافت پروستات است، اما همچنان رشد دارد. مانند دو گرید قبل، ممکن است تومور در آزمایشات تصویربرداری نشان داده نشود. در این حالت اگر تودهای وجود داشته باشد، هر دو لوب پروستات را درگیر خواهد کرد. نمره گلیسون ۷ و سطح آزمایش PSA کمتر از ۲۰ است.
Stage IIC
این مرحله تفاوت زیادی با مراحل قبلی ندارد. نمره گلیسون ۷ یا ۸ و سطح آزمایش PSA کمتر از ۲۰ است. نکته قابل توجه این است که سلولهای سرطان، غیر طبیعیتر از مراحل گذشته دیده میشوند.
مرحله سوم (Stage III)
برای این گرید نیز سه زیر مجموعه در نظر گرفته شده است:
Stage IIIA
در این مرحله بیماری همچنان محدود به بافت پروستات است و هیچ گره لنفاوی را درگیر نکرده است. شاخص گلیسون ۸ یا کمتر از آن است و جواب آزمایش پروستات حداقل ۲۰ است.
Stage IIIB
در این گرید، بیماری به خارج از پروستات سرایت کرده است؛ اما به بافتهای دور یا غدد لنفاوی نرسیده است. سطح شاخص گلیسون ۸ یا کمتر از آن است.
Stage IIIC
سرطان از بافت پروستات خارج شده و پیشرفت آن از مرحله قبلی بیشتر است. سرطان به بافتهای اطراف و لولههای مایع منی منتشر شده است. در این مرحله سطح شاخص گلیسون ۹ یا ۱۰ است.
مرحله چهارم (Stage IV)
مرحله چهارم به دو گرید تقسیمبندی میشود:
Stage IVA
در این مرحله سرطان گسترش یافته و بافت و غدد لنفاوی نزدیک را درگیر کرده است، اما هنوز نقاط دورتر در امان هستند. شانس بقاء بیمارانی که سرطان تا این مرحله پیشرفت کرده است، ۱۰۰ درصد است. یعنی اگر درمان به درستی انجام شود، آنها طول عمر طبیعی خود را خواهند داشت.
Stage IVB
در این مرحله بیماری به طور کامل پیشرفت کرده و خود را به نقاط دورتر مانند غدد لنفاوی و استخوانها رسانده است.
تشخیص اینکه بیماری در چه مرحلهای قرار دارد، بسیار مهم است. چون با توجه به شدت و پیشرفت بیماری، شیوه درمان انتخاب خواهد شد.
علائم
در مراحل ابتدایی هیچ نشانهای از این بیماری مشاهده نمیشود. از نشانههای سرطان پروستات میتوان به موارد زیر اشاره کرد، البته شدت و نوع آنها در بیماران یکسان نخواهد بود:
- تکرر ادرار، مخصوصاً هنگام خواب در شب
- مشکل در شروع به ادرار کردن
- جریان ضعیف یا با وقفه ادرار
- درد و سوزش هنگام ادرار یا نعوظ
- مشاهده خون در ادرار یا منی
علائم سرطان پروستات در مردان در صورتی که بیماری پیشرفته باشد، موجب درد در ناحیه پایین کمر، باسن و بالای رانها خواهد شد.
روشهای تشخیص
در ادامه به روش های تشخیص این نوع سرطان اشاره میشود:
غربالگری DRE
معاینه مقعدی پروستات تحت عنوان DRE شناخته میشود. این شیوه معاینه، منجر به تشخیص ناهنجاریهای (تودههای سفت و غده) احتمالی خواهد شد.
معاینهی دیجیتال مقعد
شایعترین راه برای معاینهی سلامت پروستات از طریق DRE انجام میشود. این فرایند نسبتا سریع و ساده است. برای انجام این معاینه، باید در حالت ایستاده از کمر خم شوید یا به پهلو بخوابید و زانوها را به سمت قفسهی سینه داخل ببرید. پزشک با پوشیدن دستکش انگشت خود را چرب و به آرامی وارد مقعد میکند. با یک دست به پروستات فشار میآورد و با دست دیگر لگن را لمس میکند. اگر پروستات ملتهب باشد، احساس نیاز به دفع ادرار میکنید.
آزمایش پروستات (PSA)
پزشک اورولوژیست میتواند برای ارزیابی میزان PSA از شما خون بگیرد تا سرطان پروستات بررسی شود. اگر میخواهید بدانید آزمایش پروستات چیست باید گفت در طی تست (PSA)، سطح آنتیژنی به همین نام مورد بررسی قرار میگیرد.
معاینهی آنتیژن مخصوص پروستات
آنتیژن مخصوص پروستات نوعی پروتئین است که به مایع شدن منی کمک میکند. این پروتئین توسط سلولهای پروستات تولید میشود. سطح بالای آن احتمال مبتلا بودن به سرطان را بالا میبرد اما ممکن است با وجود سطح بالای این پروتئین به سرطان مبتلا نباشید. این احتمال هم وجود دارد که با وجود عادی بودن نتایج این آزمایش، مبتلا به سرطان باشید. برای انجام این آزمایش به نمونه خون نیاز است. برای آزمایش پروستات ناشتایی لازم نیست و به راحتی میتوانید آن را در منزل انجام دهید.
ورود بعضی از آنتیژنهای مخصوص پروستات به خون طبیعی است. بعضی از انواع سرطان پروستات سبب پایین آمدن میزان PSA میشود. عوامل زیر در بالا رفتن میزان PSA موثر هستند.
- التهاب یا عفونت پروستات
- ورم پروستات
- بعضی از انواع سرطان پروستات
بیوپسی سرطان پروستات
اگر در معاینه فیزیکی و آزمایش خون پروستات مشکلی وجود داشته باشد، ممکن است دکتر اورولوژی، بیوپسی یا نمونه برداری پروستات را توصیه کند. هدف از انجام بیوپسی این است تا نمونهای کوچک از بافت پروستات از بدن خارج شود. این نمونه برای بررسی به آزمایشگاه ارسال خواهد شد. باید بدانید همه چیز برای تایید یا رد سرطان به نتیجه این آزمایش بستگی دارد. شیوههای تشخیصی دیگر صرفا احتمال بروز سرطان پروستات را نشان میدهند. نتایج این آزمایش به پزشک میگوید که سرطان چقدر تهاجمی است و بافتهای دیگر بدن چقدر در معرض خطر هستند. برای انجام بیوپسی ممکن است تحت بیهوشی عمومی قرار بگیرید. در این صورت پزشک توصیههایی در این زمینه به شما خواهد کرد. نمونه برداری از بافت پروستات به دو شیوه انجام میشود:
بیوپسی پروستات به شیوه ترانس رکتوم (TRUS)
در این روش با کمک سونوگرافی، سوزن نمونهبرداری از طریق مقعد به سمت بافت پروستات هدایت میشود. برای انجام این نوع نمونهگیری، معمولا از بیهوشی موضعی استفاده خواهد شد. در طی آن دردی نخواهید داشت اما شاید کمی احساس فشار کنید. بیوپسی پروستات به شیوه ترانس رکتوم (TRUS)، چیزی حدود ۵ تا ۱۰ دقیقه به طول خواهد انجامید. متخصص ۱۰ تا ۱۲ نمونه از قسمتهای مختلف پروستات را خارج خواهد کرد. در طی آن احتمالا پروستات دچار بزرگی و تورم خواهد شد. به همین دلیل بلافاصله پس از انجام آن، اجازه ترخیص به شما داده نمیشود. در مطب یا مرکز درمانی تحت نظارت قرار میگیرید تا جریان ادرار برقرار شود، پس از آن ترخیص خواهید شد.
بیوپسی پروستات به شیوه ترانس پرینال
در این تکنیک سوزن از طریق پوست بین مقعد و بیضه، به بافت پروستات هدایت خواهد شد. برای این منظور احتمالا تحت بیهوشی عمومی قرار میگیرید. البته امکان بیهوشی موضعی و اپیدورال (بیحسی نخاعی از کمر) نیز وجود دارد. در این رابطه میتوانید با پزشک مشورت داشته باشید. این تکنیک معمولا به افرادی توصیه میشود که به هر دلیلی نمیتوانند از شیوه اول برای نمونهبرداری استفاده کنند. در طی آن ۲۵ نمونه از قسمتهای مختلف پروستات تهیه میشود. بیوپسی پروستات به شیوه ترانس پرینال، چیزی حدود ۲۰ تا ۴۰ دقیقه به طول خواهد انجامید. پس از آن باید در مرکز درمانی بمانید تا جریان ادرار برقرار شود، در غیر این صورت اجازه ترخیص به شما داده نخواهد شد.
بیوپسی و معیار گلیسون
متخصص پاتولوژی سلولها را بررسی میکند و به نمونه بافتها نمرهای بین ۱ تا ۵ میدهد. به مجموع دو نمره گلیسون، معیار گلیسون گفته میشود. این معیارها برای تعیین میزان خطرناک بودن سرطان استفاده کاربرد دارند. نمره ۲ یعنی خطر توسعه سرطان کمتر و نمره ۱۰ نشاندهنده سرطان بدخیم است. معیار گلیسون به متخصص اورولوژی کمک میکند نوع درمان را مشخص کند.
عکس برداری از سرطان پروستات
در بعضی مردان نیاز است برای تشخیص انتشار سرطان به سایر بافتها آزمایشهای بیشتری انجام شود. این آزمایشها شامل اولتراسوند، سیتی اسکن یا امآرآی میشوند. در اسکن رادیونوکلئید (اسکن پزشکی هستهای) استخوان مقداری ماده رادیواکتیو به بدن تزریق میشود. این آزمایش برای تشخیص سرایت سرطان به استخوان مورد توجه قرار میگیرد.
روشهای درمان
روش های درمانی این نوع سرطان عبارتند از:
نظارت فعال
گاهی اوقات بیمار علاوه بر سرطان پروستات با بیماریهای زمینهای دیگری نیز درگیر است یا سن بیماری بالاست و نمیتوان از سایر شیوههای درمانی استفاده کرد. از آنجا که این بیماری رشد کند و آهستهای دارد، متخصصان ترجیح میدهند در بازههای زمانی معین وضعیت بیمار را بررسی کرده و پیشرفت بیماری را کنترل کنند. به این تکنیک نظارت یا مشاهده فعال گفته میشود. در این شیوه درمانی از معاینهی دیجیتال مقعد (DRE) و آزمایش پروستات psa استفاده خواهد شد.
پرتودرمانی (Radiotherapy)
پرتو درمانی یک شیوه درمانی موضعی است که ناحیه خاصی از بدن را تحت تاثیر قرار میدهد. استفاده از پرتو برای کشتن سلولهای سرطانی به عنوان اولین درمان یا بعد از عمل سرطان پروستات انجام میشود. این روش درد استخوان ناشی از سرایت سلولهای سرطانی را نیز کاهش میدهد. در پرتودرمانی داخلی، ساچمههای کوچک رادیواکتیو، که در اندازه یک دانه برنج هستند، به پروستات وارد میشوند. با توجه به اینکه کدام قسمت بدن تحت پرتودرمانی قرار میگیرد، عوارض جانبی آن میتواند متفاوت باشد. برای مثال استفاده از این روش در ناحیه سر، منجر به ریزش مو خواهد شد. بیمارانی که از این شیوه درمانی در سایر قسمتهای بدن استفاده میکنند، دچار ریزش مو نخواهند شد.
عوارض پرتو درمانی:
تغییرات پوستی
پرتودرمانی میتواند منجر به پوسته پوسته شدن پوست، خشکی، خارش و تاول شود. با توجه به اینکه کدام قسمت بدن تحت تاثیر این درمان قرار دارد، این عوارض میتوانند شدت کمتر یا بیشتری داشته باشند. این عوارض معمولا پس از گذشت چند هفته از درمان، برطرف خواهند شد. چنانچه عوارض پوستی شدید باشد، متخصص دستور قطع درمان را میدهد. گاهی اوقات نیز مصرف لوسیون برای کاهش این عوارض پیشنهاد میشود. در این رابطه باید با پزشک متخصص مشورت داشته باشید.
خستگی
پرتودرمانی میتواند منجر به خستگی و بیحوصلگی بیمار شود. برای پیشگیری از عارضه، راه حلی وجود ندارد فقط باید یاد بگیرید که چگونه آن را مدیریت کنید تا برنامه درمانی به پایان برسد.
کاهش تعداد اسپرم
پرتودرمانی در ناحیه پروستات میتواند بر کیفیت و تعداد اسپرم تاثیرگذار باشد، به همین دلیل این بیماران معمولا مشکلات ناباروری را تجربه میکنند. تحریک مثانه و بیاختیاری ادرار نیز از دیگر عوارض این شیوه درمانی است.
عمل جراحی سرطان پروستات
عمل جراحی زمانی مورد توجه قرار میگیرد که سرطان به دیگر نقاط بدن سرایت نکرده باشد. با خارج کردن بافت آلوده، امکان پیشرفت بیماری گرفته خواهد شد. البته برای بالا بردن میزان موفقیت جراحی، متخصص ممکن است قبل یا بعد از جراحی از شیوههای دیگری مانند شیمی درمان و پرتو درمانی نیز استفاده کند. جراحی به دو صورت لاپاراسکوپی و پروستاتکتومی باز انجام خواهد شد.
لاپاراسکوپی (laparoscopy)
این شیوه جراحی کمترین میزان تهاجم را دارد. برای این منظور متخصص چندین برش در ناحیه مورد نظر ایجاد خواهد کرد؛ سپس لولههایی به نام لاپاراسکوپ را از طریق این شکافها به قسمت مورد نظر هدایت میکند. در قسمت انتهایی لاپاراسکوپ لنز قرار دارد. به این ترتیب متخصص به راحتی میتواند وضعیت داخلی بدن بیمار را مشاهده کند. سپس با استفاده از ابزار پزشکی، اقدام به خارج کردن بافت آلوده خواهد کرد.
پروستاتکتومی باز (prostatectomy)
پروستاتکتومی باز، یک جراحی تمام عیار است. یعنی در طی آن شکاف عمیقی در ناحیه مورد نظر ایجاد میشود و بافت آلوده خارج خواهد شد. در حال حاضر این شیوه چندان مورد توجه متخصصان قرار نمیگیرد.
عوارض جراحی پروستات
متخصصان با اطمینان نمیتوانند بگویند که جراحی پروستات چگونه میتواند بر سلامت مردان تاثیرگذار باشد. به طور کلی گفته میشود مردان سالمند بیش از مردان جوان دچار عوارض پس از جراحی خواهند شد. همچنین باید گفت افرادی که از شیوه لاپاراسکوپی استفاده میکنند، کمتر با عوارض پس از جراحی مواجه میشوند. از مشکلات احتمالی عمل جراحی پروستات میتوان به موارد زیر اشاره کرد. همه افراد این عوارض را تجربه نخواهند کرد:
- واکنش به بیهوشی
- لخته شدن خون در پاها یا ریه ها
- آسیب به اندامهای مجاور
- خونریزی ناشی از جراحی
- عفونت در محل جراحی
- بی اختیاری ادرار
- اختلال نعوظ
نعوظ در مردان بوسیله ۲ دسته کوچک عصب که در دو طرف پروستات قرار دارند، ایجاد میشود. اگر در طی پروستاتکتومی،آسیبی به این اعصاب وارد شود، بیمار دچار اختلال نعوظ خواهد شد. مشکل زمانی جدی است که سلولهای سرطانی این اعصاب را درگیر کرده یا به آنها خیلی نزدیک شدهاند. در این صورت راهی جز خارج کردن این اعصاب از بدن وجود ندارد. به همین دلیل بیماران اختلال نعوظ پس از درمان پروستات را تجربه میکنند.
البته گاهی اوقات تنها یک دسته از این اعصاب از بدن خارج میشوند؛ در این حالت مردان به طور کامل توانایی خود را از دست نمیدهند. در هر دو شرایط، مصرف داروهایی برای حفظ نعوظ به مردان پیشنهاد خواهد شد. توانایی برای نعوظ بعد از جراحی بستگی به سن نیز دارد. هر چقدر جوانتر باشید، به همان میزان احتمال حفظ این توانایی برای شما بیشتر است.
هورمون درمانی (Hormone Therapy)
هورمون درمانی میتواند غدههای سرطانی را کوچکتر کرده و جلوی رشد سرطان را بگیرد اما تا زمانی که به تنهایی استفاده شود، نمیتواند سرطان را به کلی حذف کند. این تکنیک درمانی از سه طریق به درمان و کنترل سرطان پروستات کمک میکند:
- تولید آندروژن توسط بیضهها را کاهش میدهد.
- از فعالیت و عملکرد آندروژن در سراسر بدن جلوگیری میکند.
- سنتز (تولید) آندروژن در سراسر بدن را مسدود میکند.
عوارض هورمون درمانی
- گرگرفتگی
- نوسان وزن
- از دست دادن تراکم استخوان
- شکستگی استخوان
- تغییرات در چربی خون
- مقاومت به انسولین
- افزایش بدخلقی
- از دست دادن توده عضلانی و قدرت بدنی
- خستگی
- رشد بافت سینه (ژنیکوماستی،Gynecomastia)
- اسهال
- حساسیت سینهها
- حالت تهوع
- از دست دادن میل جنسی
- اختلال نعوظ
شیمی درمانی (chemotherapy)
در شیمی درمانی همه سلولهای سرطانی در سرتاسر بدن از بین خواهند رفت. داروهای شیمی درمانی نمیتوانند سلولهای غیرطبیعی را از طبیعی تشخیص دهند. به همین دلیل همه سلولهای بدن تحت تاثیر قرار میگیرند. برخی از سلولها نسبت به این داروها واکنش شدیدتری از خود نشان میدهند. این شیوه درمانی زمانی استفاده میشود که سرطان به بافتهای دیگر سرایت کرده و سرطان به هورمون درمانی پاسخ نمیدهد. داروهای شیمی درمانی به صورت تزریقی مورد استفاده قرار میگیرند. طول مدت درمان دورههای ۳ تا ۶ ماهه است.
عوارض شیمی درمانی
- ریزش مو
- حالت تهوع
- استفراغ
- اسهال
- کاهش اشتها
- تنگی نفس
- تغییر در ناخنها
- پایین آمدن سطح گلبولهای سفید خون
این امر منجر به تضعیف سیستم ایمنی بدن بیماران میشود. به همین دلیل گفته میشود این افراد در معرض ابتلا به بیماریهای دیگر قرار میگیرند. اگر سطح گلبولهای سفید از حد خاصی پایینتر بیاید، پزشک دستور توقف شیمی درمانی را خواهد داد.
کرایوتراپی (Cryotherapy)
در کرایوتراپی سلولهای سرطانی بصورت موضعی و با سرمای زیاد نابود خواهند شد. در طی آن از پروبهای فلزی نازکی استفاده میشود. این پروبها از طریق پوست به داخل پروستات هدایت میشوند. پروبها از گاز مخصوصی پر میشوند که منجر به یخ زدن بافت آلوده پروستات خواهند شد. از کرایوتراپی کمتر در درمان سرطان پروستات استفاده میشود، چون هنوز کارآمدی آن در طولانی مدت اثبات نشده است. همچنین اگر توده سرطانی بزرگ باشد، این شیوه درمانی نمیتواند به تنهایی کاربرد داشته باشد. از آنجایی که این روش به عصبها آسیب میزند، ۸۰ درصد مردان بعد از کرایوتراپی دچار کاهش میل جنسی میشوند. همچنین این شیوه درمانی میتواند بطور موقت موجب سوزش و حساسیت مثانه و روده شود.
عوارض کرایوتراپی
- اختلال در نعوظ
- خون در ادرار
- از دست دادن کنترل مثانه
- خونریزی یا عفونت در ناحیه تحت درمان
- درد و تورم کیسه بیضه و آلت تناسلی
- آسیب به رکتوم
- انسداد مجرای خروجی ادرار
واکسن سرطان پروستات
هدف این واکسن درمان این بیماری است. این واکسن سلولهای دستگاه ایمنی بدن را تحریک میکند که به سلولهای سرطانی حمله کنند. سلولهای ایمنی از بدن خارج و برای جنگیدن با سرطان فعال میشوند و دوباره به بدن بازگردانده میشوند. در هر ماه سه دوره این کار انجام خواهد شد. این روش برای سرطان پروستات پیشرفته که به هورمون درمانی پاسخ نمیدهد، استفاده میشود. تب، خستگی و حالت تهوع از عوارض این روش هستند.
پیشگیری
رژیم غذایی
رژیم غذایی نقش مهمی در سرطان پروستات ایجاد میکند؛ کشورهایی که غذاهای آنها بیشتر گوشت و لبنیات پرچرب است، بیشتر با مشکل سرطان پروستات مواجه هستند. دلیل تاثیر این غذاها در ایجاد سرطان مشخص نیست. چربیها، مخصوصاً چربیهایی که همراه گوشت قرمز هستند، سطح هورمون مردانه را بالا میبرند. این هورمون مانند سوختی برای رشد سلولهای سرطانی پروستات عمل میکند. رژیم غذایی با مقادیر کم میوه و سبزیجات نیز نقش مهمی در بروز این بیماری ایفا میکند. یک رژیم غذایی مناسب، برای پیشگیری، درمان و کاهش عوارض درمان سرطان پروستات بسیار مفید است. این رژیم میتواند شامل موارد زیر باشد:
- بیشتر از ۵ وعده میوه و سبزیجات در روز
- استفاده از غلات کامل به جای آرد سفید یا برنج سفید
- کاهش مصرف گوشت پرچربی (گوشت قرمز) و گوشتهای فرآوری شده مانند سوسیس و کالباس
عدم مصرف الکل
غذاهایی که مقادیر زیاد فولات دارند برای مقابله با سرطان پروستات مفید هستند. از جملهی این مواد غذایی میتوان به اسفناج، آب پرتقال و عدس اشاره کرد. مطالعات نشان داده آنتی اکسیدان موجود در گوجه (لیکوپن) تاثیرات مثبتی برای پروستات دارد.
اضافه وزن
آن دسته از مردانی که چاق هستند و اضافه وزن دارند، بیش از سایر مردان دیگر در معرض ابتلا به سرطان پروستات قرار دارند. اگر شاخص توده بدنی شما (BMI) به عدد ۳۰ یا بالاتر از آن میرسد، باید وزن خود را کم کنید.
ورزش منظم
ورزش مرتب به شما کمک میکند تا خواب بهتر و با کیفیتی داشته باشید. مردان ورزشکار بسیار کمتر از مردانی که ورزش منظم نمیکنند، به این بیماری مبتلا خواهند شد. ۳۰ دقیقه ورزش در طی روز میتواند مفید باشد.